Obecnie, niezwykle popularne jest głoszenie swojej teorii zaczynając zdanie od „badania naukowe wskazują…” – jednak w praktyce nie jest to takie łatwe i musimy umieć rozróżnić dane jakościowe i wiarygodne od tych, kolokwialnie mówiąc gorszych, jednocześnie pamiętając przy tym o hierarchii dowodów naukowych. Z artykułu dowiesz się jakie są rodzaje badań naukowych i jaka panuje wśród nich hierarchia.
Czym jest EBM (Evidence-Based Medicine)?
EBM (z ang. Evidence-Based Medicine) to nic innego jak integracja indywidualnej wiedzy i praktyki klinicznej z najlepszymi dostępnymi dowodami naukowymi pochodzącymi z badań o możliwie wysokiej jakości [1]. A nieco inaczej – EBM to wykorzystanie wysokiej jakości badań klinicznych w podejmowaniu decyzji dotyczących opieki nad pacjentami. Formalne początki EBM sięgają połowy XIX wieku i od tego czasu termin ten nieustannie ewoluuje. Najlepsze dowody naukowe, wiedza kliniczna i wartości pacjentów są opisywane jako fundamenty EBM [2].
Zamiast EBM możemy też użyć skrótu EBN (Evidence-Based Nutrition) by było „bardziej dietetycznie” :D.
W definicji podkreśliłem część zdania, która brzmi „… z najlepszymi dostępnymi dowodami naukowymi” – co zasadniczo jest tutaj kluczowym twierdzeniem, bo nie chodzi o to, by postępować zgodnie z jakimkolwiek badaniem (XD), tylko spośród wielu publikacji umieć wybrać te najbardziej jakościowe i na ich podstawie tworzyć zalecenia wykorzystywane później w praktyce gabinetowej.
Piramida dowodów naukowych – EBM
Jednym z narzędzi, które w łatwy sposób obrazuje nam hierarchię dowodów naukowych jest piramida EBM, która wygląda w sposób następujący [4]:
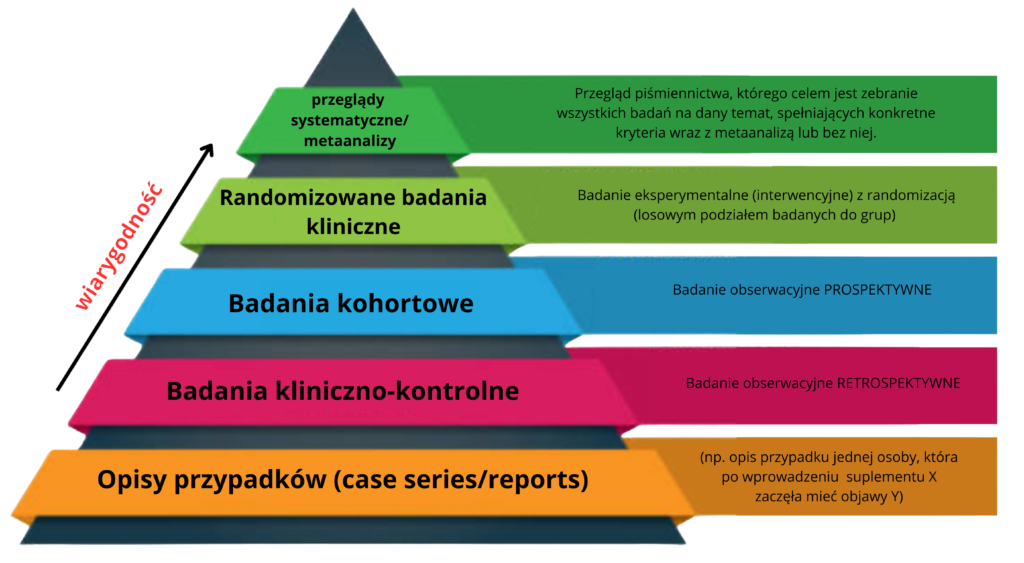
I co do zasady – im wyżej na piramidzie, tym rodzaj badania będzie jakościowo lepszy. Piramid EBM jest kilka i niektóre zawierają dodatkowo:
- opinie ekspertów – uplasowane na samym dole piramidy;
- badania przekrojowe – uplasowane przy badaniach kliniczno-kontrolnych;
- badania randomizacji mendlowskiej – zasadniczo oficjalnie nigdzie nie uplasowane, ale często stawiane ponad badania kohortowe;
- przeglądy parasolowe (tzw. umbrella review) – również nigdzie nie uplasowane, ale z pewnymi haczykami (np. brak ustalonych jasnych kryteriów tworzenia tego typu przeglądów) stanowią dobre źródło wiedzy (dałbym je osobiście wysoko);
- metaanalizy sieciowe – równie nigdzie nieuplasowane, ale w wielu przypadkach stanowią cenne źródło informacji dot. porównania skuteczności interwencji X i Y.
Wszystkie rodzaje badań będą omawiane w kolejnych artykułach, dziś natomiast głównym założeniem jest przedstawienie rodzajów i hierarchii.
No i wróćmy do piramidy… zgodnie z nią badanie randomizowane (RCT) będzie bardziej wiarygodne niż kohortowe, a to co wyszło w metaanalizie będzie dokładniejsze niż w RCT, dla przykładu (dane wymyślone):
- w badaniu kohortowym wykazano, że częstsze spożywanie jabłek koreluje z niższym poziomem biomarkerów stanu zapalnego (np. CRP i IL-6) w porównaniu do osób, które zgłaszały rzadkie spożywanie jabłek;
- w jednym z RCT wykazano, że grupa spożywająca 2 jabłka dziennie przez 8 tygodni zanotowała istotnie większy spadek CRP i IL-6 w porównaniu do grupy kontrolnej (ta sama dieta, ale nie spożywali jabłek);
- w metaanalizie długoterminowych badań z randomizacją wykazano, że spożywanie jabłek nie wpływa istotnie na markery stanu zapalnego, w tym CRP i IL-6.
I teraz – zakładając, że wszystkie ww. badania cechowały się wysoką jakością metodologiczną, a nas interesuje odpowiedź na to, czy jabłka obniżają markery stanu zapalnego, to brzmi ona następująco – „NIE”, bo tak wskazał szczyt piramidy – czyli metaanaliza.
I oczywiście możemy potem dywagować – czy 2-3 miesięczne badanie z randomizacją, to nie jest zbyt krótki okres, by wykazać realne korzyści regularnej konsumpcji jabłek? Może dopiero badania kohortowe, które często trwają po kilka-kilkanaście lat są wystarczająco długie, by wykazać realny efekt (a raczej korelację)? Oczywiście każdy scenariusz jest możliwy, ale w dalszym ciągu dobrze zaprojektowane RCT, w którym jesteśmy w stanie kontrolować wiele czynników, to zdecydowanie lepszy dowód na to, niż wskazujące pewną zależność badanie obserwacyjne.
Podsumowanie – WAŻNE!
Końcówkę artykułu chciałbym poświęcić na WAŻNY aspekt – piramida, to dobre i przydatne narzędzie, ale zasadniczo nie ma czegoś takiego jak „obiektywna hierarchia dowodów naukowych”. Czasami słabo przeprowadzony przegląd systematyczny będzie mniej wartościowy, niż dopieszczone metodologicznie RCT. Idąc dalej, gdy mamy do czynienia z ultra-rzadkimi przypadkami (np. chorobami), to przecież nie skleimy z tego metaanalizy (a nawet RCT) i wtedy opis przypadku (albo badanie kliniczno-kontrolne) może być dla nas publikacją wartościową.
Nie jest również tak, że badanie obserwacyjne to tylko korelacja i nie warto brać ich pod uwagę, gdy dostępne są RCT – warto! Każdy rodzaj badania dokłada cegiełkę do zrozumienia danego tematu.
Pamiętajcie o piramidzie, ale nie traktujcie jej jako jedynego słusznego narzędzia – wiarygodnym badaniem będzie to, które po pierwsze jest wyżej na piramidzie, ale po drugie (i przede wszystkim) przeprowadzone zostało zgodnie ze sztuką (czy tam metodologią – sztuką brzmiało ładniej :D).
PS. Kolejne artykuły będą wyjaśniały co to znaczy „przeprowadzone zgodnie ze sztuką” – do usłyszenia! 🙂
Piśmiennictwo
[1] – Sackett DL. Evidence-based medicine. Semin Perinatol. 1997 Feb;21(1):3-5. doi: 10.1016/s0146-0005(97)80013-4. PMID: 9190027.
[2] – Ratnani I, Fatima S, Abid MM, Surani Z, Surani S. Evidence-Based Medicine: History, Review, Criticisms, and Pitfalls. Cureus. 2023 Feb 21;15(2):e35266. doi: 10.7759/cureus.35266. PMID: 36968905; PMCID: PMC10035760.
[3] – Sackett DL. Evidence-based medicine. Semin Perinatol. 1997 Feb;21(1):3-5. doi: 10.1016/s0146-0005(97)80013-4. PMID: 9190027.
[4] – Murad MH, Asi N, Alsawas M, Alahdab F. New evidence pyramid. Evid Based Med. 2016 Aug;21(4):125-7. doi: 10.1136/ebmed-2016-110401. Epub 2016 Jun 23. PMID: 27339128; PMCID: PMC4975798.

